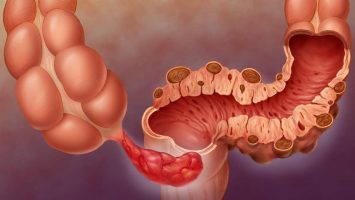
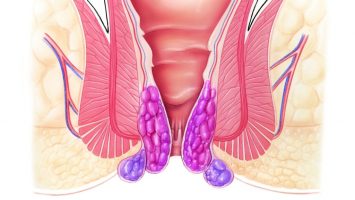
Геморрой – одно из самых распространённых заболеваний, встречающихся в настоящее время у трудоспособного населения. У половины больных геморрой сочетается с другими заболеваниями. Одной из таких самых часто встречающихся комбинаций заболеваний является колит и геморрой.
Колитом называют воспаление толстой кишки, одного из отделов желудочно-кишечного тракта. Вообще все органы желудочно-кишечного тракта тесно взаимосвязаны между собой, и при возникновении патологических изменений в одном органе появляется патология и в других. Патология в других органах формируется как следствие патологических рефлекторных влияний, неврогенных факторов, каких-либо интоксикаций и воздействия различных веществ.
Содержание статьи
Что общего у колита и геморроя?
Заболевания могут встречаться как по отдельности, так и совместно. Часто случается так, что колит развивается на фоне существующей геморроидальной болезни, при её обострении, то есть воспалении геморроидальных узлов.
Способствовать развитию колита при геморрое могут стрессы, хроническая усталость, раздражительность, существующие проблемы с перистальтикой: запоры чаще, реже диарея (эти факторы могут также возникнуть на почве хронического геморроя, с частыми обострениями, доставляя пациенту как раз-таки физический, психологический дискомфорт и ухудшая качество жизни).
Колит проявляет себя нарушенной перистальтикой – ненормальной «двигательной» активностью кишечника, изменениями характера стула, вздутиями живота, урчанием, болями различной интенсивности в зависимости от разновидности колита.
Причины колита

При колитах страдает внутренняя – слизистая – оболочка толстой кишки. Заболевание может быть вызвано множеством причин: различными бактериями, патогенными микроорганизмами. Зачастую он – следствие уже существующих патологий органов желудочно-кишечного тракта: хронических панкреатитов, гастритов, энтеритов (воспаления тонкой кишки — отдела, предшествующего толстой кишке).
Можно выделить несколько возможных причин колита:
- разнообразные кишечные инфекции;
- как следствие длительно существующих интоксикаций;
- нарушение микробиоценоза кишечника (нормального оптимального состава микрофлоры кишечника);
- длительно существующие патологии органов желудочно-кишечного тракта;
- нарушенный рацион питания: недостаток употребления клетчатки, необходимых минеральных веществ;
- различные аллергии на пищевые продукты;
- дефицит поступления питательных веществ при осознанном голодании (изнуряющие диеты у женщин);
- злоупотребление алкоголем;
- атеросклеротические процессы в области сосудов толстой кишки;
- глистные инвазии;
- наследственная предрасположенность;
- длительный прием антибактериальных препаратов, особенно при отсутствии приема пребиотиков;
- наличие в организме хронических очагов инфекции (кариес, тонзиллит, пиелонефрит и т.д.).
Классификация колита
Существует несколько классификаций колита: по причинам возникновения, по течению болезни, по отделам толстой кишки.
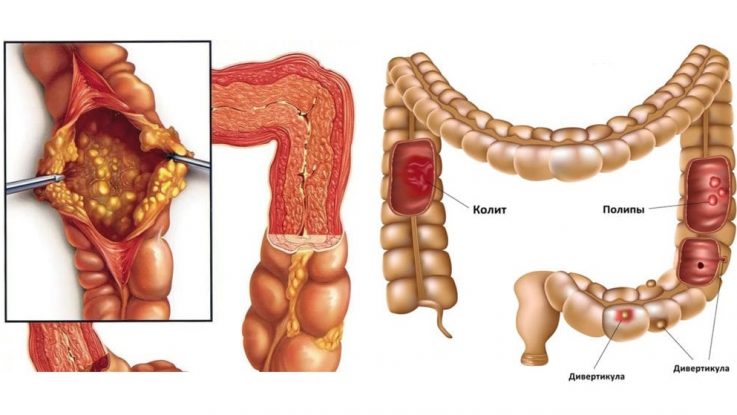
В зависимости от причины:
- колит инфекционный – возникает как следствие внедрения в слизистую оболочку кишки патогенных микроорганизмов (как пример: дизентерийный колит, эшерихиоз);
- колит язвенный – как видно из названия, при данных патологиях в слизистой и подслизистом слое образуются язвы (классические примеры – неспецифический язвенный колит и болезнь Крона);
- колит токсический – формируется вследствие токсического воздействия на слизистую оболочку различных химических веществ;
- колит ишемический – развивается при нарушении кровообращения в сосудах толстой кишки вследствие атеросклероза, болезней сердца, операций на органах пищеварительной системы;
- колит радиационный – возникает при воздействии облучения в большой дозе.
По течению колит может быть острым и перейти в хронический.
Также по локализации патологического процесса по отделам толстой кишки, колит может протекать в форме:
- тифлита – воспалённой слепой кишки;
- трансверзита – воспалительного процесса в слизистой поперечной ободочной кишки;
- сигмоидита – воспаления сигмовидной кишки ;
- проктита – воспалённой прямой кишки;
- панколита – патологического процесса, охватывающего все отделы толстой кишки.
Как проявляется колит
В самом начале возникновения хронического колита ярко выраженные признаки колита отсутствуют, и пациенты не сразу замечают патологические изменения. Могут беспокоить расстройства стула, сухость во рту, потеря аппетита. Данным проявлениям обычно не придаётся особого внимания, так они слабо выражены и очень быстро исчезают.
Первые заметные проявления заболевания возникают гораздо позже:
- ноющие боли в животе, боль может локализоваться внизу живота, в боковых отделах, может усиливаться перед дефекацией или после приёма пищи;
- расстройства стула – диарея/запор, довольно часто данные расстройства чередуются;
- возникают горечь в ротовой полости, тошнота, отрыжка, аппетит снижается или исчезает.
При отсутствии лечения возникают ярко выраженные симптомы колита:
- вздутие живота (метеоризм);
- спустя несколько часов после еды возникает урчание в животе;
- неприятные ощущения/боли в животе после различных стрессовых ситуаций либо физической нагрузки;
- кожные проявления: зуд, высыпания;
- головные боли, головокружение;
- образуются белые отложения на языке (налёт);
- пальпация живота болезненна;
- выделение различных патологических примесей: крови или слизи при дефекации;
- патологическое выделение газов;
- лихорадка.
Может ли колит стать причиной геморроя
Причинно-следственная связь между колитом и геморроем такова, что одно заболевание может стать как причиной, так и следствием другого.
Так, не только геморрой может стать причиной колита. Колит зачастую сопровождают такие патологии как дерматиты, аллергии, патологию желёз внутренней секреции (эндокринных органов).
В самом наихудшем исходе есть риск развития различных новообразований в данной области.
Диагностика колита. Дифдиагностика
При диагностике колита, пожалуй, важное место отводится именно анализу клинических проявлений колита. Самым постоянным симптомом колита является боль в животе. По её локализации, прежде всего, можно заподозрить вовлеченность определенных отделов толстой кишки в патологический процесс. К примеру, проекция боли в левой подвздошной области (левая нижняя часть живота) позволяет заподозрить сигмоидит – соответственно расположению этого отдела кишечника.
Далее, вслед за болевым синдромом, следующим постоянным симптомом будет являться нарушение стула, которое может проявляться задержкой стула (запором), диареей, неустойчивым стулом – чередованием запоров и диареи.
Запоры же могут развиваться по иным причинам: это либо процессы атрофии мышечного слоя толстой кишки, либо нарушенная иннервация стенок кишки. При этом происходит замедление перистальтических движений кишки, что проявляется запором. Одним из примеров может быть колит атонический.
Наряду с приведёнными расстройствами стула, может меняться также консистенция стула. При диарее чаще всего стул водянистый, включает различные патологические включения – примеси крови, слизи, и даже гноя. При запорах же напротив, кал может приобретать твёрдую консистенцию вплоть до каменистой. Как следствие, подобные изменения стула не проходят бесследно и приводят к различным надрывам слизистой оболочки кишки, и, если уже имеется геморроидальная болезнь, к её обострению и воспалению геморроидальных узлов.
Болевой синдром, расстройства стула и изменение консистенции стула – это наиболее общие, наиболее постоянные симптомы колитов. Для более детальной диагностики и построения верного диагноза необходимо оценить и другие сопутствующие клинические проявления.
Лихорадка и интоксикация, проявляющаяся слабостью, ломотой в мышцах, избыточной потливостью, ознобом, характерны для инфекционных колитов.
Кровотечение из кишки также требует уточнения его характера. Оно может варьировать от незначительных примесей крови до массивного кровотечения. Кал может смешиваться с кровью, либо кровотечение возникает в конце дефекации. Выделения крови вплоть до массивного кровотечения более характерны для язвенного поражения кишечника (как одно из осложнений, наряду с токсическим «расширением» толстой кишки, прободением стенки и перитонитом, злокачественным новообразованием толстой кишки).

К примеру, равномерное перемешивание крови с калом позволяет заподозрить болезнь Крона. Важно отличить болезнь Крона и неспецифический язвенный колит, которые имеют схожую клинику, но всё же их можно дифференцировать. При язвенном колите гораздо чаще возникают кровотечения из прямой кишки, в отличие от болезни Крона. Более точным методом диагностики является гистологическое исследование – изучение под микроскопом участка ткани кишечника.
Что касается диагностики острой/хронической формы заболевания, то здесь всё гораздо проще. Острый колит, как правило, изолированно не встречается. Он чаще всего сочетается с гастритами и/или энтеритами. Всегда – ярко выраженная клиника: лихорадка, интоксикация, диарея, тошнота, рвота, боли в животе. Клиника боли и изменения консистенции каловых масс будут определяться тем, какой именно отдел толстой кишки вовлечён в патологический процесс.
На заметку. Если воспалены левые отделы толстой кишки, то у пациента наблюдаются болезненные ложные позывы к дефекации, стул водянистый, содержит примеси гноя, крови, слизи, боли локализованы преимущественно в левых отделах живота.
При патологии правых отделов толстой кишки боли, как правило, не такой интенсивности, стул кашицеобразный с патологическими включениями крови, слизи, гноя.
Хронический колит, в отличие от острого, имеет более стёртую, слабовыраженную клинику. Зачастую, больные даже не могут отметить, когда началось заболевание. Лишь при обострении хронического колита (которое возникает, как правило, при нарушении диеты) пациенты начинают проявлять жалобы на отсутствие аппетита, расстройства стула и его неустойчивость, вздутие живота, боли в животе. Симптомы проявляются также при стрессах, эмоциональных и физических перегрузках. По мере течения болезни даже вне периода обострения начинают сохраняться симптомы. Колит хронический реже сочетается с гастритами, энтеритами, чаще существуя изолированно. Он может сформироваться при нелеченном или недолеченном остром колите.
Псевдомембранозный колит
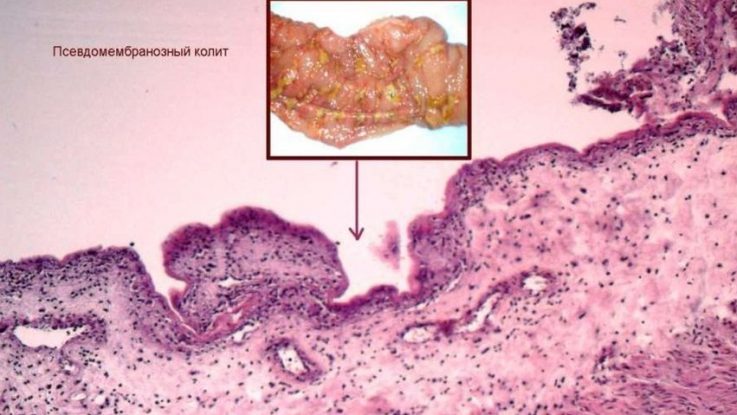
Это колит, который возникает при поражении слизистой оболочки толстой кишки одним из вида клостридий (бактерий).
Среди причин данного заболевания выделяют:
- длительный приём антибактериальных препаратов;
- нарушение нормального биоценоза кишечника;
- нахождение в хирургическом стационаре.
Определяющим фактором развития заболевания будет именно бесконтрольная антибиотикотерапия, вследствие которой происходит гибель собственной нормальной микрофлоры кишечника и размножение данного вида клостридий, поражение слизистой толстой кишки.
Основными симптомами этого вида колита являются:
- учащённый стул порядка до двадцати раз в сутки, изменения характера стула – он жидкий, с различными патологическими примесями в виде крови, гноя, слизи;
- боли в животе не имеют определённой локализации, они приступообразны;
- в некоторых случаях присуща лихорадка.
Данный вид колита опасен своими осложнениями, среди которых всегда есть риск перфорации стенки толстой кишки с перитонитом. В таком случае присоединяется клиника «острого живота» и проявляются перитонеальные симптомы (симптомы раздражения брюшины).
Для подтверждения диагноза можно использовать бактериологический метод диагностики (но в связи с длительностью ожидания результатов данное исследование несёт информацию вне периода обострения). Метод заключается в посевах испражнений, рвотных масс на определённые питательные среды с последующим ожиданием роста бактерий различных видов, а также параллельное исследование уязвимости выявленных патогенных бактерий – то есть определение антибактериальных препаратов, способных уничтожить данные микроорганизмы.
Более информативны иммуноферментный анализ, цитотоксический тест (результаты будут готовы быстрее, что позволит начать адекватное лечение).
Вспомогательным методом диагностики является инструментальное исследование толстой кишки методом колоноскопии.
Сигмоидит
Данным термином называют воспаление слизистой оболочки сигмовидной кишки. Чаще всего он возникает вследствие инфекционного поражения, но также может развиться вследствие изменения характера стула – каменистой консистенции, запора, инородных тел сигмовидной кишки, изменений анатомии сигмовидной кишки. Сигмоидит может протекать в острой и хронической форме.
По степени изменений слизистой различают 3 формы сигмоидита:
- форма катаральная;
- гнойно-геморрагический вариант;
- язвенный вариант сигмоидита.
По сущности причин выделяют специфический и неспецифический варианты сигмоидита. К специфическим видам сигмоидита относят туберкулёзные, сифилитические поражения кишки.
Острый сигмоидит проявляется:
- боль в левой половине живота;
- ощущение дискомфорта, вздутия живота;
- расстройство стула в виде запора;
- частые болезненные позывы к дефекации;
- лихорадка;
- патологические примеси в кале (гной, кровь, слизь).
Проявления хронического сигмоидита:
- ощущение недомогания, слабости;
- тупые боли в левой половине живота;
- ощущение дискомфорта, вздутия в животе, урчания;
- диарея, в редких случаях запор;
- позывы к дефекации болезненны;
- выделение крови и слизи с калом.
Осложнениями сигмоидита также являются прободение кишечной стенки с перитонитом.
В качестве диагностики используют метод колоноскопии, при которой будут диагностироваться:
- небольшая кровоточивость в слизистом слое кишки;
- язвенное поражение слизистой;
- слизистая гипертрофически изменена.
Также проводят дополнительные методы диагностики:
- лабораторное исследование: бактериологическое исследование выделений с выделением видов микроорганизмов и определением чувствительности их к антибиотикам;
- инструментальное исследование методом ректороманоскопии.
Дистальный колит
Сочетанное воспаление слизистой прямой и сигмовидной кишки носит название проктосигмоидит или дистальный колит. Это один из наиболее часто встречающихся видов колита.
Его причинами выступают:
- хроническое раздражение слизистой кишки твёрдыми каловыми массами, глистной инвазией, инородными телами;
- частое применение слабительных;
- длительные запоры;
- нарушения выделения желчи;
- чрезмерно частое использование клизм;
- аллергия на пищевые продукты;
- влияние лекарств;
- геморроидальная болезнь;
- воспалительные процессы в органах малого таза;
- нарушения микрофлоры кишечника;
- различные формы гастритов.
По течению заболевания дистальный колит может быть острым и хроническим.
Острый дистальный колит проявляется следующими симптомами:
- тошнота, рвота;
- общая слабость;
- озноб, потливость;
- лихорадка;
- интенсивная боль в животе в левой подвздошной области, отдающая в крестец, копчик, задний проход, пах, поясничную область;
- диарея /запор;
- изменения консистенции стула – стул неоформленный, жидкий, в нем различные примеси;
- дискомфорт в животе, урчание, ощущение вздутия;
- ощущение неполного опорожнения кишечника;
- боли в анальной области.
Методами инструментальной диагностики также являются колоноскопия, ирригоскопия, ректороманоскопия. Осложнениями данной патологии являются воспаление клетчатки, окружающей прямую кишку, надрыв прямой кишки и выпадение прямой кишки.
Спастический колит
Этот вид колита возникает вследствие нарушенной моторной функции кишки, это происходит в результате гормональных нарушений, неврозов, чрезмерных психоэмоциональных перегрузок, неврогенных факторов. Он не имеет органической природы и чаще возникает у женщин (опять-таки вследствие неврогенных причин и гормональных перебоев).
Основными клиническими проявлениями спастического колита являются:
- боли в животе преимущественно утром, связанные с приемом пищи;
- ощущение вздутия живота;
- диарея, сменяющая запор;
- по характеру кал кашицеобразный, с патологическими примесями крови, слизи, гноя.
При осмотре выявляются болезненные при пальпации участки живота (проекция спазмированных отделов кишечника).
Так как диагноз функциональный и не имеет под собой органической причины, инструментальные методы диагностики не информативны и не обнаруживают каких-либо особенностей.
Подходы к лечению колита в зависимости от вида
Нужно отметить, что лечение колитов почти всегда является консервативным, то есть таблетками, уколами, порошками, диетой. Исключение составляют иммунные виды колита, когда в ряде случаев имеются показания к оперативному лечению.
Лекарства при колите будут подбираться исходя из его причины, течения процесса. К примеру, если имеет место инфекционный колит, лечить его нужно антибактериальными препаратами (чаще всего это группа фторхинолоном или цефалоспоринов) в сочетании с пребиотическими и пробиотическими препаратами для поддержания нормальной микрофлоры кишечника.
Также целесообразно добавить в лечение ферментсодержащие препараты – Мезим, Фестал. Отдельно следует сказать о псевдомембранозном колите – в качестве противомикробного средства применим Метронидазол. Антибиотики при колите инфекционном должны назначаться в обязательном порядке в качестве этиологического лечения (направленного на причину).
Если же имеется наследственная предрасположенность лечение будет направлено на коррекцию симптомов заболевания.
В случае токсического поражения толстой кишки необходима терапия адсорбирующими лекарственными средствами – способными «связать» токсичные вещества и вывести из кишечника (Полисорб, уголь активированный, Смекта). В дополнение можно включить в лечение противовоспалительные средства и, спустя некоторое время, «антидиарейные» средства (Лоперамид).
Колит язвенный носит иммунный характер, поэтому в лечении используются глюкокортикоиды: преднизолон, будесонид – местные и системные формы. Также применяются противомикробные и противоспалительные средства – Месалазин, Сульфасалазин.
Также в настоящее время с успехом применяются препараты из группы иммунодепрессантов (лекарственных средств, способных «уменьшить» патологический иммунный ответ, тем самым, действуя на причину заболевания). Один из представителей является Циклоспорин. Однако его применение сдерживают его побочные эффекты и высокая стоимость.
Длительное лечение глюкокортикоидами диктует добавление в лечение белковых препаратов (сывороточный альбумин, аминокислоты). Также вследствие кровотечений из кишечника и, соответственно, развития анемий железодефицитных, требуется переливание компонентов крови и введение препаратов железа. Для восстановления и поддержания нормального состава микрофлоры кишечника рекомендуют витамины. Оперативное лечение язвенного колита проводится лишь при неэффективности консервативных мероприятий и возникновении осложнений.
Колит ишемический лечится препаратами, улучшающими реологию крови (антиагрегантами), сосудорасширяющими средствами – Дипиридамол, Пентоксифиллин. Оперативное лечение показано лишь при формировании осложнений: некроза, гангрены кишки, перитонита. Производят иссечение некротизированных тканей.
Лечение колита радиационного чаще симптоматическое – диета, парентеральное питание (при тяжелом, запущенном колите), средства, влияющие на моторику кишки и антибактериальные препараты. Патогенетическое лечение – направленное на причину заболевания- используется редко. В исключительных случаях назначают сульфасалазин, глюкокортикоды.
Свечи при колите кишечника также пользуются популярностью у пациентов: они просты в применении, эффект наступает достаточно быстро и относительно безвредны (разумеется, в зависимости от компонентов, входящих в состав свечей). Применяются свечи Диклофенак – при колитах острых с интенсивным болевым синдромом, улучшают состояние слизистых оболочек, применим при неспецифическом язвенном колите. Натальсид свечи купируют симптомы кровоточивости при колитах и обострившейся геморроидальной болезни. Свечи с Папаверином обладают свойством снимать спазмы и уместны при ярко выраженном спазме мышц, обладают обезболивающим действием.
Диета при воспалении кишечника

Диетическое питание играет ключевую роль в лечении колита. Обычно это стол №4 по Певзнеру. Это лечебная диета, использование которой является обязательным моментом лечения. Стол №4 назначается при болезнях кишечника, сопровождающихся диареей. Это щадящая диета, при которой достигается нормальное пищеварение: стихает воспаление, ликвидируются процессы брожения и гниения. Сводятся к минимуму возможные раздражающие факторы – механически, химически, термически.
В диете отсутствует пища, стимулирующая секрецию, процесс гниения, брожения. Нет стимуляции выделения желчи, панкреатического сока и желудочного. В меню нет очень горячей и очень холодной пищи, вся пища протёртая, готовится на пару, подаётся в состоянии полужидком, жидком. Питание исключительно дробное, около 5-6 раз в день. Количество жидкости – не менее полутора литров в сутки. Рацион включает слизистые супы, пюреобразные блюда, нет твёрдой, горячей еды. В диете ограничены жиры и углеводы.
Разрешены:
- сухари до 200 г /сутки;
- подсушенный пшеничный хлеб;
- печенье исключительно несдобное, сухое;
- каши из риса, гречки, овса, манки – на воде, нежирном бульоне;
- супы на нежирном бульоне, с минимальным количеством овощей;
- мясо: только нежирное, с удаленными прожилками и кожицей: говядина (телятина), куры, индейка, кролик;
- творог некислый, протёртый;
- овощи – только в супе;
- яблоки сырые протёртые.
Профилактика колита
Говорить о профилактике колита можно лишь имея представления о конкретных причинах имеющегося колита.
Основополагающий принцип – соблюдение диеты, показанной для заболеваний кишечника. Общими моментами будут исключение негативных контролируемых факторов – стрессов, физических, эмоциональных перегрузок, включение в рацион клетчатки и витаминов, избавление от чрезмерного употребления алкоголя, ведение активного подвижного образа жизни и соблюдение режима труда и отдыха. Все это в совокупности играет пусть не ключевую, но довольно таки немалую роль в профилактике любого заболевания.

Не менее значимым моментом является лечение сопутствующих заболеваний пищеварительной системы и не только.
Прогноз
В большинстве случаев – благоприятный. Исключение составляют иммунные колиты, предсказать и предугадать течение и развитие которых не представляется возможным. Одно можно сказать точно, при своевременном обращении к доктору, заболевание становится более контролируемым и появляются шансы на полноценное излечение без развития осложнений и трансформации в хроническую форму.
Заключение
Любое заболевание на современном этапе можно если не вылечить, то «сгладить» его симптомы. В настоящее время выбор препаратов достаточно широко представлен повсюду – интернет, улицы завалены брошюрами и рекламой. Не нужно заниматься самостоятельным подбором терапии. Своевременное подходящее лечение способно избавить от заболевания навсегда и предотвратить развитие неприятных возможных осложнений.
Источники
- https://gemorroy.info/other/chto-takoe-kolit
- https://zhkt.info/gemorroy/kolit-i-gemorroj
- Электронное издание на основе: Клиническая хирургия : национальное руководство : в 3 т. / Под ред. В. С. Савельева, А. И. Кириенко. — М. : ГЭОТАР-Медиа, 2013. — Том 2. — 832 с. — (Серия «Национальные руководства»). — ISBN 978-5-9704-2572-5.
- Электронное издание на основе: Атлас колопроктологических заболеваний : учеб. пособие / Е.И. Семионкин, А.Ю. Огорельцев. — М. : ГЭОТАР-Медиа, 2016. — 80 с. : ил. — ISBN 978-5-9704-3990-6.
- Электронное издание на основе: Клинические рекомендации. Колопроктология / под ред. Ю. А. Шелыгина. — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2017. — 560 с. : ил. — ISBN 978-5-9704-4357-6.


 (2 оценок, среднее: 4,00 из 5)
(2 оценок, среднее: 4,00 из 5)