Рак прямой кишки занимает 3-е место среди всех онкологических заболеваний. Болеют преимущественно люди от 40-60 лет, но встречаются и более раннее появление злокачественных опухолей в области прямой кишки. Женщины и мужчины делят пополам заболеваемость колоректальным раком в мире. В особенности следуют выделить наследственные формы рака толстой кишки и прямой, в том числе это так называемый синдром Линча и семейный полипоз толстой кишки. При этих двух наследственных формах риск развития рака толстой кишки в течение жизни возрастает в десятки раз.

Так как и рак, и геморрой, так или иначе, затрагивают область прямой кишки, то закономерно возникает вопрос, может ли геморрой перейти в рак.
Содержание статьи
Путь от геморроя до рака?
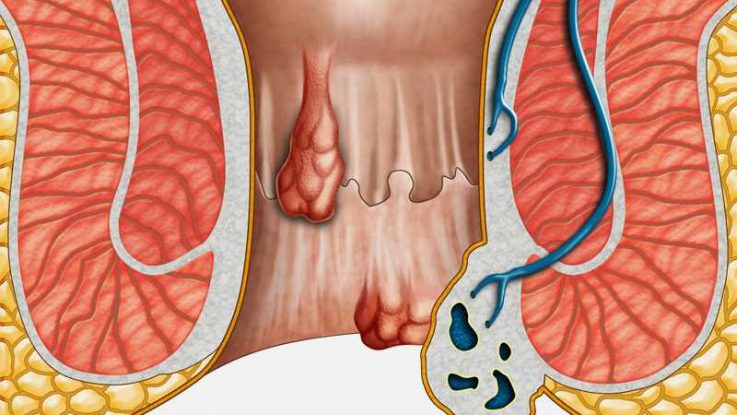
Что такое геморрой?
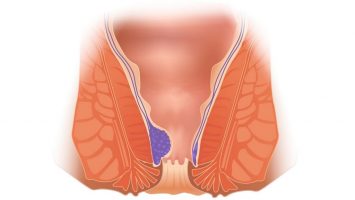
Геморрой представляет собой расширение и увеличение в размерах кавернозных телец прямой кишки. Кавернозные тельца – это особенная сосудистая сеть анальной области, которая начала формироваться ещё в период внутриутробного развития и представлена сплетениями сосудов с артериальным и венозными источниками. Кровь в этих сосудах является смешанной, и при появлении кровотечения из геморроидальных узлов кровь будет иметь алый цвет и походить непосредственно на артериальную.
Формы геморроя
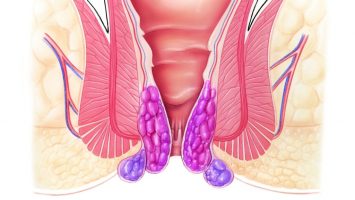
Выделяют наружный и внутренний геморрой. Наружная форма характеризуется расположением в области ануса, и геморроидальные узлы при данной форме легко подаются осмотру. Внутренние узлы расположены выше ануса, практически в нижних отделах прямой кишки и, кроме того, находятся под слизистой оболочкой кишки, именно поэтому визуально диагностировать данную форму геморроя бывает достаточно сложно, и требуются дополнительные диагностические мероприятия.
Причины и механизмы развития геморроя
При наличии ряда факторов, таких как неправильная диета (преобладание твёрдой, острой, копченой, очень соленой пищи, малое поступление пищевых волокон, воды), малоподвижный образ жизни, тяжёлый труд, связанный с поднятием тяжестей, хронические запоры, отягощённая наследственность (наличие геморроя у близких родственников), у женщин беременность и роды, высок риск развития геморроя.
Симптомы геморроя
По мере роста узлов появляются первые симптомы заболевания, которые проявляются дискомфортом в области ануса или прямой кишки, зудом, жжением, при остром течении может произойти тромбоз (внутрисосудистое свёртывание крови) узла, что вызовет острую нестерпимую боль. При этом возможно присоединение инфекции с появлением общих и местных симптомов интоксикации (лихорадка, мышечная и головная боль, слабость, боль в области узлов, их отёк и покраснение).
В хронической форме геморроя можно выделить несколько стадий:
- первая стадия характеризуется тем, что из узлов лишь иногда может появляться алая кровь при дефекации;
- на второй и третьей стадии узлы уже выпадают, отличаются только эти стадии тем, что при третьей узлы необходимо вправлять с усилием, в отличие от второй, при которой узлы вправляются самостоятельно;
- при четвёртой же степени узлы постоянно выпадают, а не только во время дефекации, и могут затрагивать саму слизистую оболочку анального канала.
При любой из стадий может присутствовать выделение алой крови.
Осложнения и прогноз
Кроме того, геморрой имеет ряд осложнений. В первую очередь, это тромбоз узла, что значительно нарушает качество жизни, вызывая острейшую боль. Возможно развитие кровотечения, вследствие перерастяжения стенки, наличия воспаления она истончается и происходит её разрыв. При этом кровотечение может быть обильным и длительным, а значит, такое состояние требует обязательной неотложной помощи врача. Помимо этого, осложнением геморроя может выступать развитие инфекции и её распространение на близлежащие ткани.
Длительно протекающие инфекции зачастую ведут к формированию гнойных абсцессов (полости, заполненные гноем), флегмон (разлитая гнойная инфекция, распространяющая по тканям и не имеющая чётких контуров и границ), а в последующем свищевых ходов, которые могут сообщаться с окружающей средой (наружный свищ) или с соседними органами (внутренний свищ).
В осложненных случаях прогноз соответственно ухудшается и, помимо основного заболевания, требуется дополнительное время и средства для лечения развившихся осложнений.
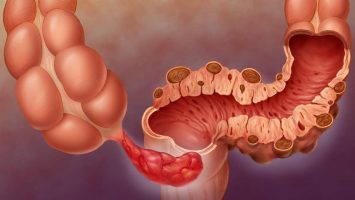
Что такой рак прямой кишки?
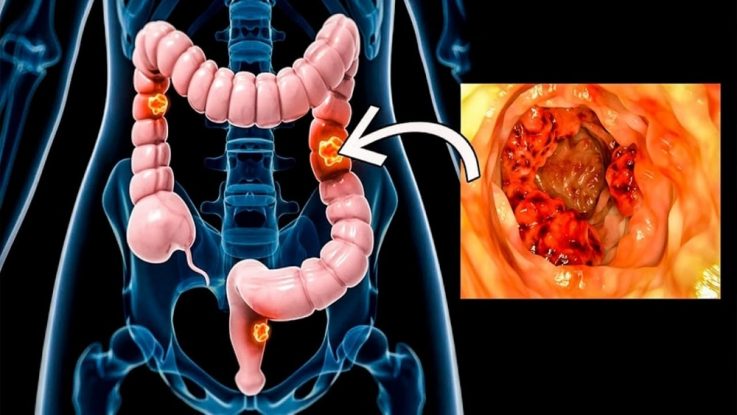
Рак прямой кишки является злокачественным новообразованием. Однозначных причин его развития до сих пор не обнаружено. Однако существует несколько факторов, которые значительно увеличивают риск развития рака прямой кишки.
Причины и механизмы развития рака прямой кишки
В первую очередь, это наследственность. Существует наследственные и ненаследственные формы колоректального рака. Синдром Линча (наследственный неполипозный колоректальный рак) и семейный полипоз толстой кишки является безусловными и 100%-ми факторами риска для развития рака. Именно поэтому периодические осмотры у врача-проктолога в данных случаях обязательны.
Ненаследственные формы или так называемые спорадические формы рака прямой кишки могут возникнуть у кого угодно, и причин для его развития огромное количество. Считается, что среди факторов, увеличивающие риск развития колоректального рака, можно выделить хронические воспалительные заболевания кишечника (неспецифический язвенный колит, болезни Крона), превалирование в рационе большого количества красного мяса, которое при переваривании выделяет канцерогенные вещества. Алкоголь и курение являются бесспорными канцерогенами и повышают вероятность развития рака, сахарный диабет и ожирение также являются факторами риска развития колоректального рака на основании ряда клинических исследований.
Симптомы и прогноз при колоректальном раке
Симптомы колоректального рака долгое время могут не проявлять себя. Время начала появления симптомов зависит от локализации опухоли, если она располагается в более высоких отделах кишки, то первые симптомы могут появиться лишь при развитии кишечной непроходимости, когда опухоль достигла больших размеров и закупорила просвет кишки, нарушая тем самым её проходимость. В случае же более низкого расположения опухоли симптомы появляются на порядок раньше. Это могут быль боли, дискомфорт, ощущение давления, появление крови.
Кроме этого, изменяется режим опорожнения кишечника, запоры сменяются поносами, и наоборот. Появление хронической усталости, анемии, похудание.
Прогноз при колоректальном раке зависит от стадии заболевания. Раннее обнаружение и удаление опухоли на 1-й стадии обеспечивает пожизненную ремиссию в 80-90% случаев. 5-летняя выживаемость на 2-й стадии составляет 50-65%, а это значит, что повышается риск рецидива. На 3-й стадии заболевания 5-летняя выживаемость составляет 40%. На 4-й стадии выживаемость составляет 5-10%.
Может ли геморрой стать фоном для развития рака?
Геморрой и рак могут сосуществовать независимо друг от друга. На настоящий момент исследований в данной области не было. Однако можно предположить, что в том случае, если длительно существующий геморрой с хроническим воспалением и с постоянным его повреждением остаётся без должного лечения, то риск перерождения существует. А если, кроме этого, человек злоупотребляет алкоголем, курит, в рационе преобладает жирная мясная пища и у близких родственников имелись онкологические заболевания кишечника, то риск злокачественного перерождения геморроя возрастает ещё в несколько раз.
Клинические сходства геморроя и рака прямой кишки
Несмотря на отличные друг от друга механизмы развития этих двух заболеваний, симптомы их наличия всё-таки могут общими, а вследствие этого отличить геморрой от рака бывает достаточно сложно.
Такие симптомы, как дискомфорт, ощущение давления или наличия инородного тела, могут присутствовать и при геморрое, особенно если узлы достигли больших размеров, а также такие жалобы могут быть и при раке прямой кишки. Боль — также одна из частых и неспецифических жалоб среди пациентов с геморроем и колоректальным раком. Однако при геморрое боль зачастую обусловлена тромбозом узла, а вот при раке это связано со сдавлением окружающих тканей и нарушением кровообращения в них, что вызывает стимуляцию болевых рецепторов.
Наиболее настораживающим симптомом и требующим обязательного обращения к специалисту является выделение крови. Будь это кровь в виде примеси в каловых массах, либо же это отдельные капли крови после дефекации, так или иначе, в таких случаях необходима диагностика.
Отличия геморроя и рака прямой кишки
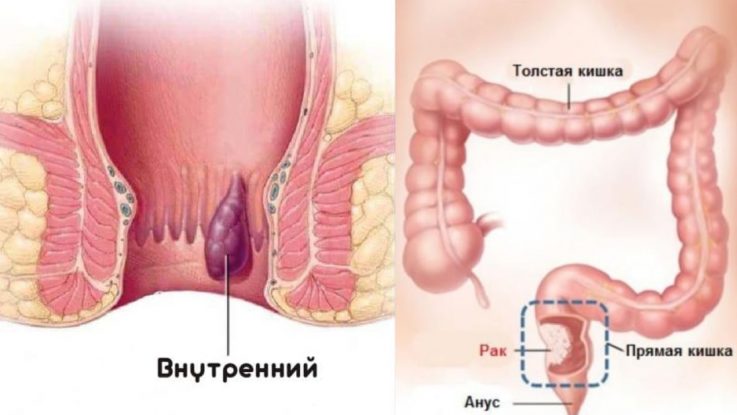
В первую очередь, внешний вид образований отличается при геморрое и при раке. При геморрое сам узел можно нащупать и увидеть, он представлен округлым образованием мягкой консистенции кожистого вида и розового или слегка синюшного цвета.
При осмотре врач-проктолог визуально может без трудностей установить диагноз наружного геморроя, при внутренних же формах требуется эндоскопическое исследование, которое называется «колоноскопия». Этот метод позволяет осмотреть слизистую оболочку кишки и при необходимости взять кусочки ткани на гистологическое исследование материала (исследование тканей организма под микроскопом).
При колоноскопии возможно обнаружить и предраковые заболевания, такие как множественные полипы, хронические воспалительные заболевания, а кроме этого и сам рак.
Для уточнения диагноза все кусочки отправляются в гистологическую лабораторию, где и выставляется диагноз.
Как устанавливаются диагнозы «геморрой» и «рак»?
Алгоритм диагностического поиска при любом заболевании аноректальной области начинается с опроса пациента, сбора его жалоб и анализ истории жизни и болезни, то ест как начиналась болезнь и как она проявлялась.
Жалобы при геморрое в основном связаны с появлением дискомфорта при дефекации, может быть появление небольшого количества алой крови при опорожнении кишечника. В случае тромбоза человек пожалуется на острую нестерпимую боль. Со временем, когда геморроидальные узлы достигают значительных размеров, они начинают выпадать при дефекации, а позже и вовсе выпадают в обычной жизни и требуют их вправления.
При колоректальном раке жалобы длительное время могут отсутствовать. Требуется тщательный сбор истории жизни пациента, его наследственность, обязательно следует обращать внимание на общее состояние, то есть наличие изменения режима питания и опорожнения кишечника, возможное похудание, постоянная слабость и отсутствие аппетита.
Далее следует осмотр на специальном кресле или на кушетке в коленно-локтевой позе. Врач-проктолог осматривает кожу, состояние слизистой оболочки, осуществляет поиск возможных повреждений, воспаления, опухоли. Кроме того, обязательным является пальцевое ректальное исследование, при котором врач на ощупь оценивает состояние ануса.
Геморроидальные узлы возможно обнаружить и при обычном осмотре, особенно, если они достигли больших размеров, а также во время пальцевого исследования. Обнаружение опухоли при обычном осмотре и ректальном исследование также возможно в том случае, если опухоль располагается в нижних отделах прямой кишки и достигает больших размеров. Опухоль обычно имеет плотно-эластическую консистенцию и достаточно плотно прилежит к стенке кишки.
Если же имеется подозрение на внутренний геморрой или злокачественное новообразование, но осмотре и пальцевое исследование не дали достаточной информации, следует провести эндоскопическое исследование — ректроманоскопию или колоноскопию. Для этого используют специальное оборудование, представленное длинным «шлангом»- эндоскопом, который содержит оптические элементы, обеспечивающие качественную визуализацию слизистой оболочки кишки. Помимо оптики, эндоскоп оборудован специальными щипчиками для взятия биопсии (взятие кусочков ткани для гистологического исследования).
Также к инструментальным методам диагностики, в особенности колоректального рака относят рентгенография органов грудной клетки и УЗИ брюшной полости и органов малого таза для оценки состояния других внутренних органов, в том числе и на предмет отдаленных метастазов.
Помимо этого, к обязательным пунктам диагностики относятся лабораторные анализы. Это, безусловно, общий анализ крови, мочи, биохимическое исследование крови и одно из достаточно важных пунктов — это анализ кала на скрытую кровь. При подозрении на наличие злокачественного новообразования необходимо сдать анализ на онкомаркёры.
На втором месте предраковых состояний толстой кишки находятся хронические воспалительные заболевания. Это неспецифический язвенный колит и болезнь Крона. Эти два заболевания имеет отличное происхождение, и при эндоскопии они также визуально имеют свои отличительные особенности, однако так или иначе это всё равно требует гистологического исследования материала, которое точно подтвердит или опровергнет диагноз.
Если анализировать случаи геморроя с хроническим длительным воспалением и то, каким образом геморрой переходит в рак, то воспаление в особенности длительно текущее может стимулировать процессы нарушения регенерации тканей и бесконтрольный рост уже перерождённой злокачественной ткани. Однако такие случаи на данный момент не были диагностированы в мировой колоректальной практике.
Лечение геморроя и рака

Лечение геморроя
Основными направлениями терапии геморроя является устранение боли и воспаления при их наличии, предупреждение тромбоза или его ликвидация, а также остановка кровотечения.
Диета и двигательная активность
В первую очередь, еще до назначения медикаментозных средств необходимо скорректировать диету и увеличить двигательную активность. Это значит добавить в свой рацион продуктов с высоким содержанием пищевых волокон (хлеб, кукуруза, яблоки, свёкла, каши), обеспечить достаточный объём воды в течение суток.
Обезболивание и устранение воспаления
Среди эффективных обезболивающих средств для приёма внутрь можно выделить препараты из группы нестероидных противовоспалительных средств (Нимесулид, Ибупрофен, Анальгин, Диклофенак). Можно и даже желательнее использовать обезболивающие в виде свечей, которые, помимо обезболивания, снимают воспаление и ускоряют процессы заживления. К таким средствам относятся свечи Прокто-Гливенол, Постеризан, Релиф.
Остановка кровотечения
Свечи, обладающие кровоостанавливающим эффектом, обычно содержат сосудосуживающие и венотонизирующие компоненты (адреналин, трибенозид). Это те же свечи Релиф и Прокто-Гливенол.
Предупреждение тромбоза
Для устранения тромбоза используются средства, которые в своём составе имеют кроворазжижающие компоненты, зачастую это гепарин. Это свечи Нигепан и Гепатромбин.
Особенного подхода требуют беременные женщины, так как им нужно особенно тщательного подбирать препараты. Ведь зачастую некоторые компоненты противопоказаны при беременности из-за неблагоприятного воздействия на плод.

Среди лекарств, которые разрешены при беременности, можно выделить Постеризан, свечи с облепиховым маслом, Прокто-Гливенол. Препарат Прокто-Гливенол выпускается в виде ректальной мази или свечей, он содержит венотонизирующий, ранозаживляющий, противовоспалительный и обезболивающий компоненты и, безусловно, безопасен при беременности. Препарат можно назначать со второго триместра беременности. Местные препараты можно комбинировать с препаратами внутрь. Однако во время беременности количество обезболивающих средств для приёма внутрь значительно ограничено из-за неблагоприятного воздействия на плод.
Среди безопасных средств остался Парацетамол, а в первом и втором триместрах еще возможно использование Ибупрофена и Диклофенака, но с особой осторожностью. Сложность подбора средств в данном случае заключается в том, что многие из местных обезболивающих и противовоспалительных средств нельзя назначать при беременности из-за повреждающего воздействия на плод с возможным развитием пороков, чаще всего это тяжёлые пороки сердца, повреждение почек. Однако если польза превышает риск, то другие препараты также можно использовать, но лишь под тщательным наблюдением врача.
В случае тромбоза узлов необходимо назначение препаратов, которые снизят вязкость крови и устранят риск развития осложнений. Используются мази и гели, снижающие вязкость крови, например, гели Троксерутин и Троксевазин. Также назначаются препараты, укрепляющие и тонизирующие стенку венозного сосуда. К таким относится препарат Детралекс в таблетках. Т.к. не производились исследования по обнаружению препарата в грудном молоке, то женщине не стоит принимать Детралекс в период кормления, а вот во время беременности препарат безопасен и для плода, и для беременной.
Если же произошёл разрыв стенки сосуда и развилось кровотечение, то местно можно использовать препараты, останавливающие кровотечение. Такие, как Тромбин, это раствор, которым пропитывают марли, вату и прикладывают к месту кровотечения. Также можно использовать коллагеновую гемостатическую губку, которая обладает, кроме кровоостанавливающего, ещё и антисептическим и ранозаживляющими эффектами. Даже оставленная губка в ране рассасывается. А также Детралекс, он безопасен при беременности и оказывает тонизирующий, кровоостанавливающий и регенерирующий эффекты.
Оперативное лечение
В тех случаях, когда приём вышеописанных средств не дал необходимого лечебного эффекта, а наблюдается прогрессирование заболевания, следует обратиться к хирургическим методам.
Современная хирургия позволяет использовать такие методики, при которых повреждение тканей минимальны, а скорость восстановления после операции максимальна. Это такие хирургические вмешательства, как склерозирование узлов путём введения специальных веществ непосредственно в узел. Тем самым происходит нарушения его питания. Он постепенно «усыхает» и самостоятельно устраняется. Также используется лигирование геморроидальных узлов латексными кольцами, принцип удаления узлов такой же, как при склерозировании, однако вместо введения склерозанта кровоток в узле нарушается путём его перевязки.
Лечение колоректального рака
Способы терапии колоректального рака подразделяются на хирургический метод, лучевую терапию и химиотерапию, к которой относится и так называемая таргетная терапия.
Выбор метода осуществляется на основе, в первую очередь, стадии заболевания.
При первой стадии рака прямой кишки возможно эндоскопическое удаление опухоли — это малоинвазивное хирургическое вмешательство, при котором производят иссечение опухоли в пределах здоровых тканей. Такая операция производится при размере подвижной опухоли менее 3 см с низкой степенью злокачественности. Прогноз при данном виде хирургического вмешательства весьма благоприятен и 5-летняя выживаемость у пациентов с 1 стадией заболевания после выполненной операции составляет 90%.
При 2-3 стадии заболевания также приоритетным методом является операция. При выявлении после операции поражения лимфоузлов проводится послеоперационная химиолучевая терапия. Также в зависимости от вовлечения лимфоузлов проведение химиолучевой терапии возможно и перед операцией.
При нерезектабельных (неоперабельных) опухолях и при наличии отдаленных метастазов в лёгкие или печени проводится химиолучевая терапии с попыткой достичь резектабельности и возможности последующего хирургического вмешательства.
Профилактика рака прямой кишки

Профилактика злокачественных новообразований достаточно сложна, однако она соответствует основным принципам здорового образа жизни:
- отказ от курения и алкоголя;
- правильная диета;
- увеличение двигательной активности.
Однако наиболее важным элементом профилактики является периодические профилактические осмотры, включающие, в том числе и посещение врача-проктолога. Данный момент особенно важен среди тех пациентов, у которых есть родственники со злокачественными новообразованиями толстой кишки.
Заключение
Заболевания аноректальной области широко распространены среди населения, но зачастую с жалобами на дискомфорт либо боли в такой деликатной зоне люди элементарно стесняются обращаться к врачу. Это большая проблема своевременной диагностики заболеваний, в том числе и злокачественных.
Литература
- Клинические рекомендации Рак прямой кишки // Ассоциация онкологов России, Российское общество клинической онкологии —2018
- Ш. X. Ганцев Онкология// Учебник для студентов медицинских вузов/ Медицинское Информационное Агентство — Москва — 2006., С. 387-404
- Клинические рекомендации для врачей общей практики (семейных врачей) Колоректальный рак // Общероссийская общественная организация «Ассоциация врачей общей практики (семейных врачей) Российской Федерации» — 2014
- Ю. А. Шелыгина Клинические рекомендации. Колопроктология — М.: ГЭОТАР-Медиа, 2015. — С. 528
- Е.И. Вовк Рациональная фармакотерапия – фактор успешного лечения геморроя — Рус. Мед. Журн., — 2002. № 10 (2). С.73